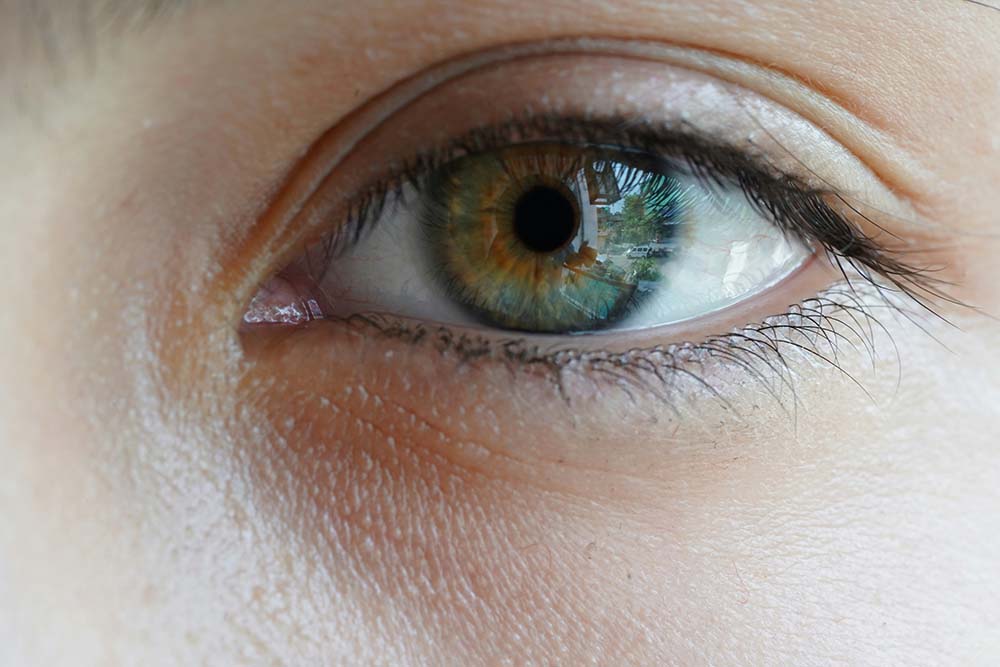
Ver borroso no siempre se debe a un único problema visual. De hecho, muchas personas descubren en una revisión oftalmológica que tienen hipermetropía y astigmatismo al mismo tiempo. Aunque al principio pueda parecer algo complicado, ambas afecciones son errores refractivos frecuentes y pueden tratarse de distintas formas.
La hipermetropía y el astigmatismo afectan a la manera en la que el ojo enfoca la luz. Cuando el sistema visual no consigue enfocar correctamente sobre la retina, la imagen que percibimos puede verse borrosa, distorsionada o poco definida.
¿Qué es la hipermetropía?
La hipermetropía suele relacionarse con la dificultad para ver bien de cerca. Leer, mirar el móvil, trabajar con el ordenador o realizar tareas que requieren atención visual próxima puede resultar incómodo o cansado.
En la hipermetropía, la imagen tiende a enfocarse por detrás de la retina. En algunos casos leves, especialmente en personas jóvenes, el ojo puede compensar ese defecto haciendo un esfuerzo extra de enfoque. Sin embargo, ese esfuerzo puede provocar fatiga visual, dolor de cabeza, picor de ojos o sensación de cansancio al final del día.
¿Qué es el astigmatismo?
El astigmatismo aparece cuando la córnea o el cristalino tienen una curvatura irregular. Esto hace que la luz no se enfoque en un único punto, sino de forma desigual. Como consecuencia, la visión puede ser borrosa o distorsionada tanto de lejos como de cerca.
Algunas personas con astigmatismo notan que las letras no se ven del todo definidas, que las luces tienen halos o destellos, o que conducir de noche les resulta más incómodo. También puede aparecer cansancio ocular, necesidad de entrecerrar los ojos o dificultad para mantener la concentración visual durante mucho tiempo.
Entonces, ¿se puede tener hipermetropía y astigmatismo a la vez?
Sí. Es posible tener hipermetropía y astigmatismo a la vez, incluso en el mismo ojo. En estos casos, la visión puede verse afectada por dos factores: por un lado, la dificultad de enfoque propia de la hipermetropía; por otro, la distorsión o falta de nitidez provocada por el astigmatismo.
Esto puede hacer que la persona note visión borrosa de cerca, dificultad para enfocar, molestias al leer, cansancio visual o una sensación de que la imagen no termina de ser clara. A veces no se percibe como dos problemas distintos, sino como una visión incómoda o poco estable en el día a día.
¿Cómo se diagnostican?
Para saber si una persona tiene hipermetropía, astigmatismo o ambos, es necesario realizar una revisión oftalmológica completa. Los síntomas pueden orientar, pero no son suficientes para conocer con precisión la graduación ni el estado general del ojo.
Durante la consulta se valora la agudeza visual, la graduación, la córnea y otros aspectos importantes de la salud ocular. Este estudio es especialmente importante si se está pensando en una corrección más allá de las gafas o lentillas.
Tratamientos para la hipermetropía con astigmatismo
La hipermetropía y el astigmatismo pueden corregirse con gafas o lentes de contacto. Esta suele ser la solución más habitual para mejorar la visión y reducir las molestias visuales.
Sin embargo, algunas personas desean depender menos de las gafas o lentillas. En esos casos, puede valorarse la cirugía refractiva, siempre después de un estudio personalizado. En VISIÓON Oftalmólogos, este tipo de tratamiento se plantea de forma individual, teniendo en cuenta la graduación, la edad, la estabilidad visual, el grosor y la forma de la córnea, así como la salud ocular general.
Dependiendo de cada caso, pueden contemplarse técnicas láser o procedimientos con lentes intraoculares. La elección de una u otra opción debe realizarse tras una valoración oftalmológica completa.
¿Se pueden corregir las dos afecciones en una misma intervención?
En muchos casos, sí es posible corregir hipermetropía y astigmatismo dentro de una misma planificación quirúrgica. No obstante, cada ojo es diferente, y no todas las personas son candidatas a la misma técnica.
Por eso, antes de decidir, es fundamental acudir a una clínica especializada en cirugía refractiva. El objetivo no es solo reducir dioptrías, sino conseguir una visión de calidad, estable y segura.
Cuidar tu visión empieza por una buena revisión
Si notas visión borrosa, cansancio ocular, dificultad para enfocar o molestias al leer, puede que exista más de un defecto refractivo. La hipermetropía y el astigmatismo pueden aparecer a la vez, pero también pueden corregirse con el tratamiento adecuado.
En VISIÓON Oftalmólogos, podemos estudiar tu caso de forma personalizada y orientarte sobre la mejor opción para cuidar tu visión.
La operación de cataratas es uno de los procedimientos oftalmológicos más habituales y seguros para recuperar la visión cuando el cristalino, la lente natural del ojo, se vuelve opaco. Esta opacidad hace que la luz no entre correctamente y provoca síntomas como visión borrosa, deslumbramientos, pérdida de contraste, dificultad para conducir de noche o necesidad de cambiar con frecuencia la graduación de las gafas.
Aunque las cataratas suelen aparecer con la edad, también pueden estar relacionadas con traumatismos, enfermedades, ciertos medicamentos o factores genéticos. La buena noticia es que, cuando afectan a la calidad de vida, pueden tratarse mediante una intervención rápida y eficaz.
¿Qué son exactamente las cataratas?
Dentro del ojo tenemos una lente natural llamada cristalino. Su función es enfocar las imágenes para que podamos ver con nitidez. Con el paso del tiempo, esta lente puede perder transparencia y volverse cada vez más opaca. A eso lo llamamos catarata.
Al principio, los cambios pueden ser leves y pasar casi desapercibidos. Sin embargo, a medida que la catarata avanza, la visión se vuelve más apagada, como si se mirara a través de un cristal empañado. Muchas personas notan que necesitan más luz para leer, que los colores parecen menos vivos o que los faros de los coches les molestan más de lo normal.
¿Cuándo se recomienda operar?
La cirugía se recomienda cuando la catarata empieza a interferir en las actividades diarias del paciente: leer, trabajar, conducir, ver la televisión o reconocer caras con comodidad. No siempre es necesario operar en cuanto se detecta una catarata; la decisión depende del grado de afectación visual y de las necesidades de cada persona.
Por eso, antes de indicar la intervención, el oftalmólogo realiza una valoración completa. En esa consulta se estudia el estado del ojo, la graduación, la salud de la retina y la córnea, y se toman medidas para elegir la lente intraocular más adecuada.
¿En qué consiste la operación de cataratas?
La operación de cataratas consiste en retirar el cristalino opaco y sustituirlo por una lente intraocular transparente. Esta lente queda dentro del ojo de forma permanente y permite que la luz vuelva a enfocarse correctamente.
La técnica más utilizada es la facoemulsificación. A través de una pequeña incisión, el cirujano introduce una sonda que fragmenta la catarata mediante ultrasonidos y la aspira cuidadosamente. Después, coloca la lente intraocular plegada, que se despliega una vez dentro del ojo.
La intervención suele realizarse con anestesia local mediante gotas o una pequeña sedación, por lo que el paciente no siente dolor. Normalmente dura pocos minutos y no requiere ingreso hospitalario. Tras un breve periodo de observación, la persona puede volver a casa siguiendo las indicaciones médicas.
Tipos de lentes intraoculares
Uno de los puntos importantes de la cirugía es la elección de la lente intraocular. Existen lentes monofocales, que suelen corregir la visión a una distancia principal, y lentes premium, como las multifocales o tóricas, que pueden ayudar a reducir la dependencia de las gafas en determinados casos.
La elección no es igual para todos. Depende del estilo de vida, la salud ocular, la graduación previa y las expectativas del paciente. Por eso es fundamental recibir una recomendación personalizada por parte del especialista.
¿Cómo es la recuperación?
La recuperación suele ser rápida. Es habitual notar mejoría visual en los primeros días, aunque la visión puede estabilizarse progresivamente durante las semanas siguientes. Después de la cirugía, el oftalmólogo suele indicar colirios antiinflamatorios y antibióticos, además de algunas precauciones básicas.
Durante los primeros días conviene evitar frotarse el ojo, levantar peso, realizar esfuerzos intensos o exponerse a ambientes con polvo. También se recomienda seguir todas las revisiones programadas para comprobar que el ojo evoluciona correctamente.
¿Es una intervención segura?
La operación de cataratas tiene una alta tasa de éxito y se realiza de forma rutinaria en centros especializados. Aun así, como cualquier cirugía, no está completamente libre de riesgos. Por eso es importante acudir a un equipo oftalmológico con experiencia, realizar un buen estudio previo y seguir las recomendaciones postoperatorias.
En la mayoría de los casos, el resultado es una visión más clara, luminosa y funcional. Para muchas personas, supone recuperar actividades cotidianas que habían dejado de hacer con comodidad.
Recuperar la claridad visual
En definitiva, la operación de cataratas es un procedimiento destinado a sustituir el cristalino opaco por una lente artificial transparente. Es una cirugía breve, generalmente indolora y con una recuperación sencilla. Cuando la catarata limita la vida diaria, consultar con un oftalmólogo es el primer paso para valorar el tratamiento y volver a disfrutar de una visión más nítida.
El ojo humano es uno de los órganos más fascinantes del cuerpo. Aunque muchas veces no somos conscientes de todo lo que ocurre cada vez que miramos a nuestro alrededor, la visión es el resultado de un proceso muy preciso en el que intervienen diferentes estructuras. Conocer las partes del ojo nos ayuda a entender mejor cómo vemos, por qué pueden aparecer algunos problemas visuales y la importancia de cuidar nuestra salud ocular.
¿Por qué es importante conocer la estructura ocular?
La vista nos permite interpretar el mundo: leer, conducir, reconocer rostros, calcular distancias o disfrutar de un paisaje. Para que todo esto sea posible, el ojo capta la luz, la enfoca y transforma esa información en señales que el cerebro puede interpretar.
Cuando hablamos de estructura ocular, nos referimos al conjunto de tejidos y órganos que forman el ojo y que trabajan de manera coordinada. Cada una de las partes del ojo cumple una función concreta, y cualquier alteración en una de ellas puede afectar a la calidad de la visión.
Principales partes del ojo y sus funciones
Córnea
La córnea es la capa transparente que se encuentra en la parte más externa del ojo. Su función principal es permitir la entrada de la luz y ayudar a enfocarla. Es una estructura muy sensible y esencial para una visión clara.
Iris y pupila
El iris es la parte coloreada del ojo. En el centro se encuentra la pupila, una abertura que regula la cantidad de luz que entra. Cuando hay mucha luz, la pupila se contrae; cuando hay poca, se dilata. Este mecanismo permite que el ojo se adapte a diferentes ambientes.
Cristalino
El cristalino actúa como una lente natural. Se encarga de enfocar la luz sobre la retina y permite ver con claridad a distintas distancias. Con el paso de los años, puede perder transparencia y dar lugar a cataratas.
Retina
La retina es una capa situada en el fondo del ojo. En ella se encuentran células sensibles a la luz, llamadas conos y bastones. Los conos permiten percibir los colores y los detalles, mientras que los bastones ayudan a ver en condiciones de poca luz.
Nervio óptico
El nervio óptico transmite la información visual desde la retina hasta el cerebro. Podríamos decir que es el “cable” que conecta el ojo con el sistema nervioso. Sin esta comunicación, la imagen no podría interpretarse correctamente.
¿Cómo funciona la visión?
El proceso visual comienza cuando la luz entra en el ojo a través de la córnea. Después pasa por la pupila y el cristalino, que ajusta el enfoque para proyectar la imagen sobre la retina. Allí, las células sensibles a la luz transforman esa información en impulsos nerviosos.
Estos impulsos viajan por el nervio óptico hasta el cerebro, concretamente a la corteza visual. Es entonces cuando dejamos de hablar solo de luz y señales, y empezamos a “ver” realmente: formas, colores, profundidad, movimiento y detalles.
El papel del cerebro en la visión
Aunque los ojos captan la información, es el cerebro quien la interpreta. Por eso la visión no depende únicamente de las estructuras oculares, sino también de una correcta conexión entre el ojo y el sistema nervioso.
De hecho, vemos con ambos ojos a la vez, y el cerebro combina las imágenes de cada uno para crear una percepción tridimensional. Gracias a esto podemos calcular distancias y movernos con seguridad en nuestro entorno.
Cuidar las partes del ojo para proteger la visión
Conocer las partes del ojo también nos recuerda la importancia de revisarnos la vista de forma periódica. Muchas alteraciones visuales aparecen poco a poco y pueden pasar desapercibidas al principio.
Una buena higiene visual, descansar la vista durante el uso de pantallas, utilizar gafas de sol homologadas y acudir a revisiones oftalmológicas son hábitos sencillos que ayudan a proteger la salud ocular.
En definitiva, las partes del ojo forman un sistema complejo, delicado y perfectamente coordinado. Gracias a ellas, la luz se convierte en imágenes y podemos disfrutar de uno de los sentidos más valiosos: la visión.
Si alguna vez has sentido los ojos secos, irritados o con esa molesta sensación de arenilla, es muy posible que tus glándulas de Meibomio estén intentando decirte algo. Aunque su nombre suene complicado, su función es esencial para mantener tus ojos cómodos y sanos en el día a día.
¿Qué son las glándulas de Meibomio?
Las glándulas de Meibomio son pequeñas glándulas sebáceas que se encuentran en los párpados, tanto superiores como inferiores. Su trabajo principal es producir una sustancia grasa (llamada meibum) que forma parte de la lágrima.
Esta capa lipídica cumple una función clave: evita que las lágrimas se evaporen demasiado rápido. Gracias a ellas, la superficie del ojo se mantiene hidratada, protegida y estable.
Cuando funcionan correctamente, ni siquiera notas que están ahí. Es cuando se obstruyen que puedes empezar sentir síntomas.
¿Qué pasa cuando se obstruyen las glándulas de Meibomio?
La obstrucción de estas glándulas es más común de lo que parece. Puede provocar:
- Sequedad ocular
- Sensación de ardor o picor
- Visión borrosa intermitente
- Inflamación en los párpados
- Aparición de orzuelos o chalaziones
En muchos casos, esta condición está relacionada con el síndrome de ojo seco evaporativo, una de las causas más frecuentes de molestias oculares hoy en día, especialmente con el uso intensivo de pantallas.
¿Por qué se bloquean las glándulas de Meibomio?
Las glándulas de Meibomio pueden obstruirse por diferentes razones:
- Exceso de secreciones espesas
- Mala higiene palpebral
- Uso prolongado de pantallas (parpadeamos menos)
- Edad
- Factores hormonales
- Uso de maquillaje mal retirado
La buena noticia es que, en muchos casos, se puede prevenir o mejorar con hábitos bastante sencillos.
Cómo evitar la obstrucción de las glándulas de Meibomio
Aquí van algunas recomendaciones prácticas que puedes incorporar fácilmente a tu rutina:
1. Aplica calor en los párpados
El calor ayuda a que la grasa dentro de las glándulas se vuelva más fluida y pueda salir correctamente. Puedes usar una compresa tibia durante unos 5-10 minutos al día.
2. Mantén una buena higiene de los párpados
Limpia suavemente los párpados, especialmente si usas maquillaje. Existen toallitas específicas o puedes usar productos suaves recomendados por especialistas.
3. Parpadea más
Aunque parezca un recomendación rara tiene su razón ya que, cuando usamos pantallas, tendemos a parpadear menos. Intenta hacer pausas conscientes y parpadear completamente para ayudar a distribuir la lágrima.
4. Reduce el uso excesivo de pantallas
Si trabajas frente a un ordenador, sigue la regla 20-20-20: cada 20 minutos, mira algo a 20 a unos 6 metros durante 20 segundos.
5. Cuida tu alimentación
Una dieta rica en ácidos grasos omega-3 puede mejorar la calidad del meibum. Alimentos como el pescado azul, las nueces o las semillas pueden ser buenos aliados.
6. Evita frotarte los ojos
Aunque a veces apetezca, frotar los ojos puede empeorar la inflamación y afectar negativamente a estas glándulas.
Escucha a tus ojos
Muchas veces normalizamos las molestias oculares, pero no deberíamos. Los ojos secos o irritados no son algo que haya que aguantar sin más.
Cuidar de las glándulas de Meibomio es, en realidad, cuidar de tu bienestar visual diario. Con pequeños cambios en tu rutina, puedes evitar molestias y mejorar notablemente la salud de tus ojos.
Una de las dudas más habituales cuando un paciente llega a consulta es cuánto dura una operación de cataratas. Es una pregunta muy normal, porque cuando te hablan de cirugía lo primero que piensas es en el tiempo, si será algo largo o si resultará incómodo, no obstante, la respuesta suele sorprender: es una intervención bastante rápida.
Tiempo aproximado de la cirugía
La cirugía de cataratas suele durar entre 10 y 20 minutos por ojo, aunque este tiempo puede variar ligeramente según el caso de cada paciente. Hay intervenciones muy ágiles y otras que requieren algo más de tiempo, pero en general es un procedimiento breve.
Es importante tener en cuenta que ese tiempo corresponde únicamente al momento de la operación en quirófano. Es decir, no incluye la preparación previa ni el tiempo de observación posterior.
¿Por qué estoy más tiempo en la clínica?
Aunque la intervención sea corta, el tiempo total en la clínica suele ser mayor. Esto pasa porque antes de entrar al quirófano hay una serie de pasos necesarios para que todo vaya bien.
Después de la operación, también es normal permanecer un rato en observación para comprobar que todo está correcto antes de irse a casa. Por eso, aunque la cirugía dure pocos minutos, la cita completa puede alargarse un poco más.
¿Es una operación dolorosa?
Esta es otra de las preguntas más frecuentes. En general, la cirugía de cataratas no suele ser dolorosa. Habitualmente se realiza con anestesia tópica (gotas), por lo que el ojo está anestesiado durante el procedimiento.
El paciente puede notar algo de presión o alguna molestia leve, pero no dolor como tal. Además, en muchos casos se administra medicación para ayudar a la persona a estar más relajada durante la intervención.
¿Hay que quedarse ingresado?
No, no hace falta ingreso. La operación de cataratas es una cirugía ambulatoria, lo que significa que el paciente vuelve a casa el mismo día.
Eso sí, es recomendable acudir acompañado, ya que después de la cirugía no se debe conducir y la visión puede estar algo borrosa durante las primeras horas.
¿Y la recuperación cuánto tarda?
Aunque la operación es rápida, la recuperación visual no siempre es inmediata al 100%. Muchas personas notan mejoría muy pronto, incluso en las primeras 24-48 horas, pero la recuperación completa puede tardar unos días o algunas semanas, dependiendo del ojo y de cada caso.
Lo más importante es seguir bien las indicaciones del oftalmólogo, usar las gotas pautadas y acudir a las revisiones.
Infórmate más en Operación de Cataratas
Tener los ojos llorosos de forma frecuente puede resultar incómodo y molesto. Muchas personas lo relacionan únicamente con la tristeza o con haber estado expuestas al viento, pero la realidad es que existen distintos factores detrás de este síntoma. Cuando buscamos información sobre las causas de los ojos llorosos, es importante entender que el lagrimeo excesivo no siempre significa que el ojo esté “demasiado húmedo”. A veces sucede justo lo contrario: el ojo está irritado o seco y reacciona produciendo más lágrima.
El lagrimeo puede aparecer de manera puntual o mantenerse durante días o semanas. En algunos casos afecta a un solo ojo, y en otros a ambos. Saber identificar el origen ayuda a encontrar la mejor solución y a evitar que el problema se vuelva recurrente.
Principales causas de los ojos llorosos
Entre las más frecuentes dentro de las causas de los ojos llorosos encontramos las alergias. El polen, el polvo, los ácaros o el pelo de animales pueden provocar picor, enrojecimiento y un aumento notable del lagrimeo. En estas situaciones, también suele aparecer sensibilidad a la luz o sensación de escozor.
Otra causa habitual es la sequedad ocular. Aunque pueda parecer contradictorio, cuando el ojo está seco se irrita más fácilmente y responde produciendo lágrimas de forma refleja. Estas lágrimas, sin embargo, no siempre hidratan bien la superficie ocular, por lo que la molestia continúa.
También pueden influir factores ambientales como el viento, el humo, el aire acondicionado o pasar muchas horas frente a pantallas. Todo esto altera la estabilidad de la lágrima y favorece la irritación. Además, infecciones como la conjuntivitis, obstrucciones en el conducto lagrimal o incluso una pestaña mal colocada pueden estar detrás del problema.
Cuándo conviene prestar más atención
Aunque muchas veces el lagrimeo no reviste gravedad, hay señales que conviene no pasar por alto. Si además del lagrimeo notas dolor, secreción, visión borrosa, inflamación o enrojecimiento persistente, lo mejor es acudir a un profesional. Lo mismo ocurre si el síntoma aparece de forma continua y sin una causa clara.
Al hablar de ojos llorosos, también es importante recordar que no siempre es recomendable automedicarse. El uso de gotas sin un diagnóstico adecuado puede aliviar temporalmente, pero no solucionar el origen del problema.
Qué puedes hacer para aliviarlo
En casos leves, algunos hábitos pueden marcar la diferencia. Descansar la vista, parpadear con frecuencia cuando trabajas con pantallas y evitar ambientes muy secos ayuda bastante. También es recomendable no frotarse los ojos, ya que esto puede aumentar la irritación.
Si sospechas que el origen es una alergia, reducir la exposición al desencadenante puede mejorar mucho los síntomas. Y si el lagrimeo persiste, una revisión visual permitirá valorar qué está ocurriendo exactamente.
Escuchar a tus ojos es importante
En Visióon Oftalmólogos, te daremos un diagnóstico preciso y personalizado para encontrar el origen del problema y ofrecerte el tratamiento más adecuado
La blefaritis es una de las afecciones oculares más comunes, aunque muchas personas no saben exactamente qué es hasta que empiezan a notar molestias en los ojos. Picor, enrojecimiento en los párpados o sensación de arenilla son algunos de los síntomas que suelen acompañarla.
Aunque no suele ser una enfermedad grave, puede resultar muy molesta si no se trata adecuadamente. En este artículo, te explicamos de forma clara qué es la blefaritis, cuáles son sus causas más habituales y qué tratamientos existen para aliviarla y prevenirla.
¿Qué es la blefaritis?
La blefaritis es una inflamación del borde de los párpados, la zona donde nacen las pestañas. Esta inflamación puede afectar a uno o ambos ojos y, en muchos casos, tiende a volverse crónica, es decir, puede aparecer de forma recurrente.
Suele producirse cuando las glándulas sebáceas del párpado (glándulas de Meibomio) no funcionan correctamente. Estas glándulas producen una sustancia grasa que forma parte de la lágrima y ayuda a evitar que se evapore demasiado rápido. Cuando se obstruyen o se alteran, pueden provocar irritación, sequedad y acumulación de secreciones en el borde del párpado.
Aunque puede aparecer a cualquier edad, es más frecuente en adultos y en personas con piel grasa o con problemas dermatológicos como la dermatitis seborreica.
Síntomas más comunes de la blefaritis
Los síntomas de la blefaritis pueden variar de una persona a otra, pero los más frecuentes incluyen:
-
Enrojecimiento e inflamación en el borde de los párpados
-
Picor o escozor en los ojos
-
Sensación de arenilla o cuerpo extraño
-
Ojos secos o llorosos
-
Costras o secreciones en la base de las pestañas, especialmente al despertar
-
Sensibilidad a la luz
-
Pestañas pegadas al levantarse
En algunos casos, la blefaritis también puede provocar caída de pestañas, irritación ocular persistente o infecciones repetidas, como los conocidos orzuelos.
Causas de la blefaritis
La blefaritis no tiene una única causa. De hecho, suele estar relacionada con varios factores que favorecen la inflamación del párpado.
Entre las causas más frecuentes se encuentran:
Alteración de las glándulas de Meibomio
Es una de las causas más comunes. Cuando estas glándulas se obstruyen o producen una secreción anormal, se altera la calidad de la lágrima y aparece irritación ocular.
Bacterias en el borde del párpado
Las bacterias que viven de forma natural en la piel pueden multiplicarse en el borde de los párpados y provocar inflamación o infecciones leves.
Problemas dermatológicos
Algunas enfermedades de la piel pueden favorecer la aparición de blefaritis, como:
-
Dermatitis seborreica
-
Rosácea
-
Caspa en el cuero cabelludo o cejas
Uso prolongado de pantallas y sequedad ocular
Aunque no es una causa directa, el uso intensivo de pantallas puede empeorar los síntomas, ya que reduce el parpadeo y favorece la sequedad ocular.
Tratamiento de la blefaritis
El tratamiento de la blefaritis suele centrarse en controlar los síntomas y mantener una buena higiene palpebral, ya que en muchos casos se trata de una afección crónica que puede reaparecer.
Las principales medidas incluyen:
Higiene de los párpados
Es la base del tratamiento. Consiste en limpiar el borde de los párpados diariamente para eliminar secreciones y bacterias. Normalmente se recomienda:
-
Aplicar compresas tibias durante unos minutos
-
Realizar un masaje suave en los párpados
-
Limpiar el borde palpebral con toallitas específicas o soluciones recomendadas por el especialista
Lágrimas artificiales
Las lágrimas artificiales ayudan a aliviar la sequedad y la irritación ocular, mejorando el confort visual.
Tratamiento médico
En algunos casos, el oftalmólogo puede recomendar:
-
Antibióticos tópicos en forma de pomada o colirio
-
Antiinflamatorios para reducir la inflamación
-
Tratamientos específicos si existe rosácea u otra afección asociada
¿Se puede prevenir la blefaritis?
Aunque no siempre se puede evitar, sí es posible reducir el riesgo de brotes siguiendo algunas recomendaciones:
-
Mantener una buena higiene de los párpados
-
Desmaquillar correctamente los ojos
-
Evitar frotarse los ojos con frecuencia
-
Controlar problemas de piel como la caspa o la rosácea
-
Realizar revisiones oftalmológicas periódicas
Cuándo acudir al oftalmólogo
Si notas molestias persistentes en los ojos, enrojecimiento en los párpados o secreciones frecuentes, es recomendable acudir a un especialista.
En Visióon, nuestro equipo de oftalmólogos puede evaluar tu caso, identificar la causa de la blefaritis y recomendar el tratamiento más adecuado para aliviar los síntomas y mejorar la salud de tus ojos.
Cuidar la salud ocular no solo mejora tu comodidad diaria, también ayuda a prevenir problemas mayores en el futuro. Si tienes dudas o síntomas, una revisión a tiempo puede marcar la diferencia.
La biometría ocular es una prueba diagnóstica fundamental en oftalmología que permite medir con gran precisión las dimensiones y características internas del ojo. Estos datos son esenciales para planificar cirugías, especialmente la de cataratas y la implantación de lentes intraoculares, así como para estudiar determinados problemas refractivos.
¿Qué es la biometría ocular?
La biometría ocular es una exploración que mide distintos parámetros anatómicos del ojo, entre ellos:
- Longitud axial (distancia entre la córnea y la retina).
- Curvatura corneal.
- Profundidad de la cámara anterior.
- Espesor del cristalino.
- Diámetro blanco-blanco (de un extremo de la córnea al otro).
Estos valores permiten al oftalmólogo calcular con exactitud la potencia de la lente intraocular que se implantará en una cirugía de cataratas o refractiva, logrando así el mejor resultado visual posible.
Tipos de biometría ocular
Existen diferentes técnicas para realizar esta prueba, que han evolucionado notablemente en los últimos años:
1. Biometría ultrasónica
Es la técnica más tradicional. Utiliza ultrasonidos para medir la longitud axial del ojo. Puede realizarse mediante:
2. Técnica de contacto.
La sonda toca suavemente la superficie del ojo (con anestesia tópica).
3. Técnica por inmersión
No hay contacto directo con la córnea, lo que mejora la precisión.
Aunque sigue siendo útil en determinados casos, ha sido en gran parte reemplazada por métodos ópticos más avanzados.
4. Biometría óptica
Es la técnica más moderna y precisa. Utiliza interferometría óptica o láser para obtener las mediciones sin necesidad de contacto con el ojo.
Sus principales ventajas son:
- Mayor precisión.
- Procedimiento rápido y cómodo.
- No requiere anestesia.
- Menor margen de error en el cálculo de la lente intraocular.
Actualmente, es la opción preferida en la mayoría de centros oftalmológicos de referencia.
¿Para qué sirve la biometría ocular?
La biometría ocular tiene múltiples aplicaciones en la práctica clínica:
1. Cálculo de lentes intraoculares en cirugía de catarata
Es su uso más frecuente. Permite personalizar la lente intraocular según las características anatómicas del paciente, mejorando los resultados visuales y reduciendo la dependencia de gafas tras la intervención.
2. Cirugía refractiva
En procedimientos como la implantación de lentes fáquicas o cirugías para corregir miopía, hipermetropía o astigmatismo, la biometría ayuda a planificar el tratamiento con precisión.
3. Control y estudio de la miopía
Medir la longitud axial es clave para monitorizar la progresión de la miopía, especialmente en niños y adolescentes.
4. Evaluación previa a otras cirugías oculares
También puede formar parte del estudio preoperatorio en distintas intervenciones oftalmológicas.
¿Es una prueba dolorosa?
No. La biometría ocular es una prueba rápida, segura e indolora. En el caso de la biometría óptica, ni siquiera hay contacto con el ojo. El paciente simplemente debe fijar la mirada en un punto durante unos segundos mientras el equipo realiza las mediciones.
La importancia de una medición precisa
En oftalmología, milímetros (o incluso micras) marcan la diferencia. Un pequeño error en la medición puede afectar al resultado visual final, especialmente en cirugía de cataratas o en la implantación de lentes premium.
Por eso es fundamental realizar esta prueba en una clínica especializada, con tecnología de última generación y profesionales experimentados que interpreten correctamente los datos.
Conclusión
La biometría ocular es una prueba esencial para garantizar diagnósticos precisos y cirugías personalizadas. Gracias a los avances tecnológicos, hoy es un procedimiento rápido, cómodo y altamente fiable.
Si estás valorando una cirugía ocular o necesitas una evaluación completa de tu salud visual, acudir a un centro especializado como Visióon te permitirá contar con un estudio detallado y adaptado a tus necesidades, con la máxima seguridad y precisión.
El picor de ojos es una molestia muy común y, aunque a veces es algo puntual, cuando se repite suele tener una causa detrás. La más frecuente es la alergia (polen, ácaros, pelo de animales o polvo), que puede venir acompañada de lagrimeo, estornudos o congestión.
Otra causa muy típica es el ojo seco. Sí, aunque suene raro: cuando el ojo no se lubrica bien, se irrita y aparece picor, sensación de arenilla, escozor o visión algo borrosa que mejora al parpadear. También influye el uso de pantallas, porque parpadeamos menos y el ojo se reseca más.
Además, el picor puede aparecer por irritantes (humo, cloro de piscina, aire acondicionado, contaminación), por blefaritis (inflamación del borde de los párpados) o por el uso de lentes de contacto si hay sequedad, depósitos o mala adaptación. En algunos casos, incluso ciertos cosméticos o desmaquillantes pueden provocar reacción.
Qué hacer en casa si el picor es leve
Si notas picor de forma puntual y no hay señales de alarma, estos gestos suelen ayudar:
-
No te frotes los ojos. Aunque alivie un segundo, empeora la irritación y puede inflamar más la zona.
-
Lávate las manos y enjuaga los ojos con suero fisiológico si sospechas que hay polvo o algún irritante.
-
Aplica compresas frías (limpias) unos minutos para calmar la sensación, especialmente si hay componente alérgico.
-
Si usas pantallas, haz descansos: regla 20-20-20 (cada 20 min, mira 20 segundos a 20 pies/6 metros).
-
Mantén una buena higiene palpebral si notas costritas o párpados rojos (con productos específicos recomendados por un profesional).
Errores típicos que empeoran el picor (y conviene evitar)
-
Usar colirios “al azar” (especialmente vasoconstrictores para “quitar el rojo”) sin saber la causa. A veces enmascaran el problema y lo empeoran.
-
Compartir gotas o usar tratamientos antiguos que quedaron por casa.
-
Abusar de la calefacción/aire sin darte cuenta de cómo reseca el ambiente.
-
Dormir poco o pasar muchas horas con pantallas sin descansos: el ojo lo nota.
Cuándo conviene acudir a un profesional
Si el picor aparece con frecuencia, dura varios días, o se acompaña de enrojecimiento intenso, dolor, secreción, sensibilidad a la luz, visión borrosa, hinchazón importante o si llevas lentes de contacto, lo mejor es acudir a un profesional. En VISIÓON pueden valorar la causa real (alergia, ojo seco, blefaritis, irritación…) y recomendarte el tratamiento más adecuado para tu caso, evitando “soluciones rápidas” que a veces acaban cronificando la molestia.
Tu ojo no debería “picar por norma”. Si se repite, merece la pena revisarlo y quedarte tranquilo con un diagnóstico claro.
Tener un ojo de cada color es una condición que suele llamar la atención y despertar curiosidad. ¿Cómo se llama esta particularidad? ¿Es frecuente? ¿Tiene alguna implicación médica? En esta entrada de blog te explicamos todo lo que necesitas saber.
¿Cómo se llama la condición de tener un ojo de cada color?
La condición de tener un ojo de cada color se conoce como heterocromía. El término proviene del griego hetero (“diferente”) y chroma (“color”), y describe una variación en la cantidad o distribución de melanina entre los ojos.
Existen distintos tipos de heterocromía:
-
Heterocromía completa: cada ojo tiene un color distinto (por ejemplo, un ojo azul y otro marrón).
-
Heterocromía sectorial: dentro de un mismo ojo, una parte tiene un color diferente al resto.
-
Heterocromía central: varios tonos alrededor de la pupila, que pueden mezclarse o fundirse con el color principal.
¿Es frecuente y/o hereditaria la heterocromía?
La heterocromía no es muy común, pero tampoco extremadamente rara. Puede presentarse desde el nacimiento, es decir, congénita, o desarrollarse a lo largo del tiempo por diferentes causas.
En la mayoría de casos congénitos, la heterocromía es simplemente una variación inofensiva en la pigmentación del ojo y no afecta la visión. A veces, puede estar asociada con condiciones genéticas o síndromes raros, por lo que siempre es recomendable una valoración oftalmológica para descartar cualquier otra causa subyacente.
Causas de la heterocromía
La heterocromía puede presentarse por varias razones:
-
Genética: algunos bebés nacen con heterocromía sin que haya una causa médica significativa.
-
Lesiones o traumatismos oculares: pueden alterar la pigmentación del iris.
-
Inflamaciones o enfermedades oculares: ciertas afectaciones del ojo pueden modificar su color.
-
Uso de medicamentos: hay tratamientos que pueden provocar cambios en el color del iris con el tiempo.
Por ello, si notas un cambio en el color de tus ojos o de los de tu hijo, es importante consultar con un especialista en salud visual.
¿Afecta a la visión de alguna forma la heterocromía?
En la mayoría de los casos de heterocromía congénita, no hay impacto en la visión ni en la salud del ojo. Sin embargo, si la heterocromía aparece de forma repentina o va acompañada de otros síntomas (como dolor, visión borrosa o sensibilidad a la luz), es imprescindible acudir a una revisión oftalmológica para descartar patologías que requieran tratamiento.
Valoración profesional en tu clínica de confianza
Si tienes heterocromía o has observado cualquier cambio en el color de tus ojos, lo más recomendable es contar con la opinión de un experto. En Visióon, clínica oftalmológica especializada, realizamos estudios completos de la salud ocular para ofrecerte un diagnóstico preciso y, si es necesario, las mejores opciones de tratamiento. Navega por nuestra web y conoce todos nuestros servicios y profesionales.
La salud visual es fundamental, y en Visióon estamos aquí para cuidarla contigo.