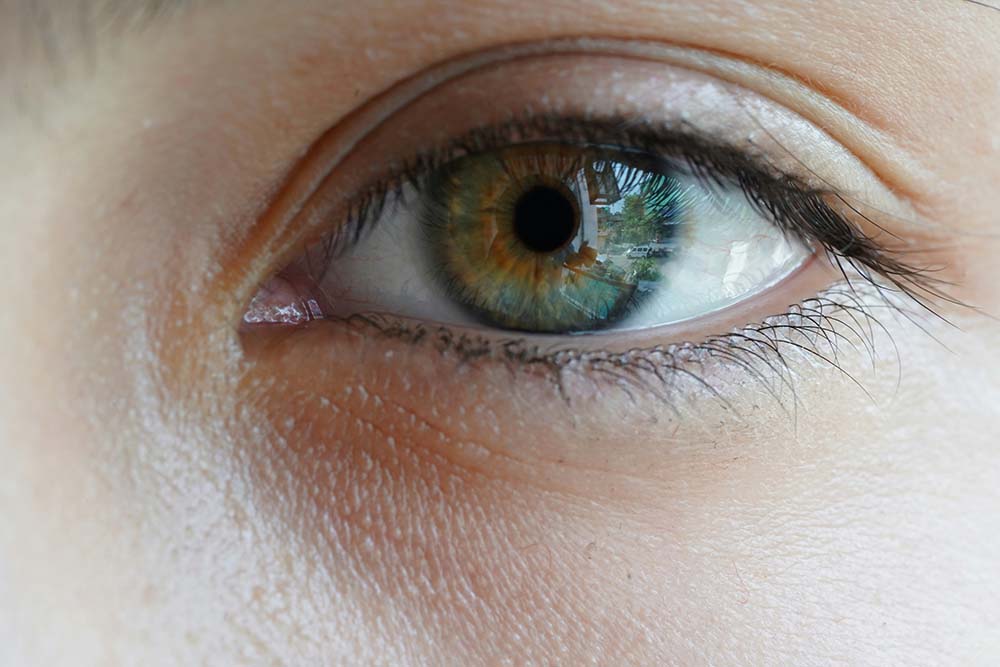
Tener un ojo de cada color es una condición que suele llamar la atención y despertar curiosidad. ¿Cómo se llama esta particularidad? ¿Es frecuente? ¿Tiene alguna implicación médica? En esta entrada de blog te explicamos todo lo que necesitas saber.
¿Cómo se llama la condición de tener un ojo de cada color?
La condición de tener un ojo de cada color se conoce como heterocromía. El término proviene del griego hetero (“diferente”) y chroma (“color”), y describe una variación en la cantidad o distribución de melanina entre los ojos.
Existen distintos tipos de heterocromía:
-
Heterocromía completa: cada ojo tiene un color distinto (por ejemplo, un ojo azul y otro marrón).
-
Heterocromía sectorial: dentro de un mismo ojo, una parte tiene un color diferente al resto.
-
Heterocromía central: varios tonos alrededor de la pupila, que pueden mezclarse o fundirse con el color principal.
¿Es frecuente y/o hereditaria la heterocromía?
La heterocromía no es muy común, pero tampoco extremadamente rara. Puede presentarse desde el nacimiento, es decir, congénita, o desarrollarse a lo largo del tiempo por diferentes causas.
En la mayoría de casos congénitos, la heterocromía es simplemente una variación inofensiva en la pigmentación del ojo y no afecta la visión. A veces, puede estar asociada con condiciones genéticas o síndromes raros, por lo que siempre es recomendable una valoración oftalmológica para descartar cualquier otra causa subyacente.
Causas de la heterocromía
La heterocromía puede presentarse por varias razones:
-
Genética: algunos bebés nacen con heterocromía sin que haya una causa médica significativa.
-
Lesiones o traumatismos oculares: pueden alterar la pigmentación del iris.
-
Inflamaciones o enfermedades oculares: ciertas afectaciones del ojo pueden modificar su color.
-
Uso de medicamentos: hay tratamientos que pueden provocar cambios en el color del iris con el tiempo.
Por ello, si notas un cambio en el color de tus ojos o de los de tu hijo, es importante consultar con un especialista en salud visual.
¿Afecta a la visión de alguna forma la heterocromía?
En la mayoría de los casos de heterocromía congénita, no hay impacto en la visión ni en la salud del ojo. Sin embargo, si la heterocromía aparece de forma repentina o va acompañada de otros síntomas (como dolor, visión borrosa o sensibilidad a la luz), es imprescindible acudir a una revisión oftalmológica para descartar patologías que requieran tratamiento.
Valoración profesional en tu clínica de confianza
Si tienes heterocromía o has observado cualquier cambio en el color de tus ojos, lo más recomendable es contar con la opinión de un experto. En Visióon, clínica oftalmológica especializada, realizamos estudios completos de la salud ocular para ofrecerte un diagnóstico preciso y, si es necesario, las mejores opciones de tratamiento. Navega por nuestra web y conoce todos nuestros servicios y profesionales.
La salud visual es fundamental, y en Visióon estamos aquí para cuidarla contigo.
El desarrollo visual es uno de los procesos más fascinantes y complejos del ser humano. Desde el nacimiento hasta los primeros años de vida, los ojos y el cerebro del bebé experimentan una evolución constante que le permitirá reconocer caras, distinguir colores y percibir la profundidad del entorno.
Comprender las distintas etapas es clave para comprender cuándo puede ver un bebé y detectar posibles alteraciones visuales de forma temprana, garantizando así un correcto desarrollo de la vista.
Recién nacido: luz, sombras y formas básicas
Al nacer, la visión de un bebé es todavía inmadura. Percibe únicamente luces, sombras y formas grandes, sin nitidez ni un color definido.
Su capacidad de enfoque se limita a una distancia de unos 20 a 30 centímetros, que equivale aproximadamente a la distancia que separa su rostro del de su madre o padre durante el momento de la lactancia. A esta edad puede identificar contrastes y movimientos lentos, pero no detalles más finos.
Primeros meses: atención visual y reconocimiento de caras
Durante las primeras seis semanas, el bebé comienza a fijar la mirada brevemente y a seguir objetos con los ojos. Las caras despiertan especialmente su interés, lo que fomenta la conexión afectiva y estimula el desarrollo visual.
Entre los dos y tres meses, su visión mejora significativamente: empieza a distinguir colores (aunque percibe mejor los tonos más vivos como el rojo o el azul) y a coordinar la vista con los movimientos de sus manos.
De los 4 a los 6 meses: mejora del enfoque y percepción de profundidad
A partir del cuarto mes, la coordinación entre ambos ojos se afina, lo que permite al bebé desarrollar la visión binocular (capacidad de percibir la profundidad y la distancia de los objetos).
En esta etapa puede seguir objetos en movimiento con mayor precisión, reconocer caras de familiares a distancia y mostrar más interés por su entorno.
Si los padres notan que el bebé no fija la mirada, desvía los ojos con frecuencia o parece no responder a estímulos visuales, es recomendable consultar con un oftalmólogo.
De los 6 meses al primer año: visión casi completa
A los seis meses, la visión del bebé se aproxima mucho a la de un adulto en términos de agudeza y percepción del color. Su curiosidad visual aumenta y comienza a utilizar la vista como herramienta principal para explorar, aprender y moverse con seguridad.
A partir de este momento, las revisiones visuales periódicas son fundamentales para detectar problemas refractivos, estrabismo o ambliopía a tiempo, evitando complicaciones futuras.
La importancia de las revisiones oftalmológicas tempranas
Aunque la mayoría de los bebés desarrollan su visión de manera normal, existen casos en los que ciertas alteraciones pueden pasar desapercibidas. Un diagnóstico precoz permite actuar con tratamientos eficaces y evitar secuelas visuales en el futuro.
Por ello, se recomienda una primera evaluación oftalmológica durante el primer año de vida, especialmente si existen antecedentes familiares de patologías oculares.
En VISIÓON ofrecemos atención integral y personalizada con la tecnología más avanzada para cuidar la salud visual de toda la familia, desde los primeros meses de vida hasta la edad adulta. Descubre más sobre nosotros y nuestros tratamientos en VISIÓON Oftalmólogos.
¿Te han recomendado visitar a un optometrista y no sabes exactamente qué hace? ¿O te preguntas en qué se diferencia de un oculista? No eres el único. Muchas personas confunden estos términos, y aunque ambos profesionales cuidan de nuestra salud visual, sus roles son distintos. En este artículo te explicamos de forma sencilla qué es un optometrista, cuáles son sus funciones y cómo se diferencia del oculista.
¿Qué es un optometrista?
Un optometrista es un profesional de la salud visual especializado en el examen, diagnóstico y corrección de problemas de la visión, como la miopía, el astigmatismo, la hipermetropía o la presbicia. Es la persona que te realiza una revisión visual para ver si necesitas gafas o lentillas, por ejemplo.
A diferencia del oftalmólogo (o oculista), el optometrista no es médico, pero sí está altamente cualificado para detectar alteraciones visuales y derivarte a un especialista si es necesario.
Funciones principales del optometrista
Entre las tareas más comunes que realiza un optometrista, destacan:
-
Evaluar la agudeza visual.
-
Determinar si una persona necesita corrección óptica y prescribir gafas o lentes de contacto.
-
Realizar exámenes visuales rutinarios.
-
Detectar posibles anomalías visuales y referir al paciente a un oftalmólogo cuando sea necesario.
-
Hacer terapia visual para tratar ciertos problemas de enfoque o coordinación ocular (en algunos casos).
Además, algunos optometristas trabajan en la adaptación de lentes especiales o incluso colaboran en la detección temprana de enfermedades oculares como el glaucoma o las cataratas.
¿Y qué es un oculista?
El término oculista es una forma común de referirse al oftalmólogo, que sí es un médico especializado. Un oftalmólogo puede diagnosticar y tratar enfermedades oculares, recetar medicamentos e incluso realizar cirugías, como operaciones de cataratas, retina o cirugía refractiva con láser.
Diferencias clave entre optometrista y oculista
Aunque ambos cuidan la salud visual, sus roles y formación son diferentes:
| Característica | Optometrista | Oculista (Oftalmólogo) |
|---|---|---|
| Formación | Grado universitario en Óptica y Optometría | Licenciatura en Medicina + especialización en Oftalmología |
| Diagnóstico de visión | Sí | Sí |
| Prescripción de gafas | Sí | Sí |
| Tratamiento médico | No | Sí (con medicamentos o cirugía) |
| Cirugías oculares | No | Sí |
¿A quién deberías acudir?
Depende de tu necesidad:
-
Si solo necesitas una revisión visual para ver si necesitas gafas o cambiar la graduación, puedes acudir directamente al optometrista.
-
Si tienes molestias oculares, dolor, pérdida repentina de visión o sospechas de alguna enfermedad, lo mejor es consultar a un oftalmólogo.
En muchos casos, ambos profesionales trabajan de forma complementaria para cuidar tu salud visual.
Ahora que sabes qué es un optometrista y en qué se diferencia de un oculista, podrás tomar una mejor decisión cuando necesites una revisión visual. Ambos desempeñan un papel importante en el cuidado de tus ojos.
En Visióon Clínica Oftalmológica contamos con un equipo profesional de optometristas y oftalmólogos que trabajan de forma coordinada para ofrecerte la mejor atención visual. Ya sea para una revisión rutinaria, una nueva graduación o un tratamiento más avanzado, estaremos encantados de ayudarte.
Reserva tu cita online o ven a visitarnos. ¡Vuelve a ver bien en VISIÓON!
Las gafas de sol se han convertido en un accesorio de moda imprescindible. Y los profesionales de la salud ocular estamos encantados con la idea, siempre que la elección sea de calidad.
Existen gafas de sol de todos los colores, formas y marcas, pero lo más importante a la hora de comprarnos unas es atender a la calidad de las lentes.
La luz se distingue entre infrarrojo, espectro visible y espectro invisible dependiendo de la longitud de onda. El espectro visible está entre 400 nm y 700 nm, estando por debajo de 400 nm los temidos rayos ultravioleta: UVA, UVB y UVC. Son los rayos más energéticos y los más nocivos tanto para la piel como para los ojos.
Cuando se usan gafas de sol sin protección ultravioleta, la pupila se dilata y los rayos UV pueden entrar sin barreras en el ojo, por eso, es incluso más peligroso llevar unas lentes sin protección ultravioleta que no usarlas.
¿Por qué debemos usar gafas de sol?
Nuestra compañera Silvia Sánchez, optometrista en clínica VISIÓON Granada, nos habla de 3 importantes razones por las que utilizar gafas de sol:
1. Las gafas de sol protegen a nuestros ojos de los rayos UV.
No sólo a los ojos de las personas adultas, ¡también los niños! De hecho, los ojos de los niños son particularmente vulnerables: en los primeros años de vida, el 90% de los rayos UVA y más del 50% de los rayos UVB llegan a la retina, y entre los 10 y 13 años de edad, 60% y 25% respectivamente. Por eso es muy importante que todos utilicemos gafas, tanto en invierno como en verano. Algunos de los efectos que los rayos ultravioleta provocan en nuestros ojos, podrían ser:
- Párpados: envejecimiento prematuro de la piel, desde manchas hasta lesiones tumorales
- Cristalino: cataratas prematuras
- Retina: degeneración macular
- Conjuntiva: lesiones cancerígenas
- Córnea: quemadura de la córnea
2. Las gafas de sol nos protegen de agentes externos:
Como el viento, la arena o el reflejo de la nieve. Estos agentes externos pueden provocarnos irritación, sequedad, suciedad… Las gafas de sol son una barrera excelente de protección frente a estos agentes.
3. Las gafas de sol aumentan la seguridad:
Utilizando gafas de sol evitamos deslumbramientos, aumentan la visión y la concentración. Es fundamental llevar gafas de sol si vamos conduciendo, para evitar situaciones de “ceguera momentánea” debido a un cambio de luz repentino (salidas de túneles, peajes, cambios de altitud, etc.)
Así que ya sabes, es muy importante proteger nuestros ojos del sol. Ahora que ya tenemos más horas de luz solar, que estamos mucho más tiempo expuestos a los rayos debes proteger tus ojos con unas gafas de sol de calidad. No las compres en cualquier establecimiento, ve a tu óptica de confianza. ¡Cuida la salud de tus ojos!
La Sociedad Española de Oftalmología (SEO) ha emitido una advertencia sobre los riesgos que la intervención para cambiar el color de ojos puede suponer para la visión.
En los últimos días, corren como la pólvora por redes sociales videos de influencers hablando de una cirugía para cambiar el color de ojos. El último caso que hemos visto, ha sido el de la influencer Daniela Requena, donde explica que se ha sometido a dicha operación para poder cambiar el color de sus ojos.
El vídeo está siendo muy comentado, tanto es así, que la Sociedad Española de Oftalmología (SEO) ha publicado un comunicado advirtiendo de los riesgos que conlleva la queratopigmentación.
¿En qué consiste la intervención para cambiar el color de ojos?
La fotoqueratopigmentación, es el nombre completo de la intervención para cambiar el color de los ojos. Consiste en pigmentar la córnea, no el iris. Se basa en hacer un bolsillo circular dentro del espesor de la córnea e introducir un pigmento de colores a gusto del consumidor, dejando la pupila libre. El resultado es similar al que produce una lente de contacto cosmética, que tiene un aro de color y el centro transparente para poder ver.
Estéticamente, el ojo queda sin profundidad, porque no se ha coloreado el iris. Con lo que los ojos quedan inexpresivos, como los de un muñeco.
Los riesgos que conlleva esta cirugía son graves, tal y como advierte la SEO: «no hay suficiente evidencia científica que avale la seguridad y eficacia de esta intervención. Ya se han visto a pacientes sometidos a esta intervención con descompensaciones corneales que han llevado a la pérdida de su trasparencia. Esto ha dejado a los pacientes abocados a un trasplante de córnea, lo que demuestra que no es una técnica segura.»
¿Existen otras técnicas para cambiar el color de ojos?
Sí, aunque nada seguras. Para modificar el color de ojos, también se puede recurrir a la despigmentación del iris. Esto se realiza con un láser YAG, que aplicado sobre el iris lo despigmenta. Así los ojos marrones, tornan a verse en colores verdes y azules. Los efectos secundarios de esta técnica, pueden llegar incluso a producir ceguera.
Desde el punto de vista de VISIÓON Oftalmólogos
El cambio del color de ojos, es una cirugía sin evidencia científica que conlleva multitud de riesgos para el paciente: desde un trasplante de córnea a un glaucoma que puede acabar en ceguera. No lo aconsejamos en absoluto.
Además nos gustaría recordar, que cualquier cirugía ocular, ya sea estética o no, debe realizarla un médico oftalmólogo especialista. Nunca, debemos dejar en manos de cualquiera nuestra salud ocular, ya sea para tratar una catarata o una cirugía de párpados.
Déjese recomendar por profesionales, no caiga en promociones de dudosa reputación, en la que su salud sea la que se ponga en juego.
Recientemente observamos con preocupación un aumento exponencial de publicaciones en redes sociales y publicidad online que nos prometen mejorar nuestra visión, con unos simples ejercicios oculares y que no necesitaremos usar gafas ni lentes de contacto más, corrigiendo de forma natural nuestra miopía, hipermetropía o astigmatismo.
Todos estos ejercicios y promesas no son nuevos, vienen de una corriente que nació en 1920 y fue creada por el Oftalmólogo William Horatio Bates (1860- 1931) que teorizó que mediante unos ejercicios variados que incluían algunos como mirar al sol, cubrir los ojos con las palmas de las manos, podía curar defectos de refracción como la miopía, hipermetropía o astigmatismo, consiguiendo que los individuos que realizaran los ejercicios con frecuencia, no necesitasen gafas ni lentillas nunca más.
Defectos refractivos
Para poder aportar información científica que permita al lector tener una opinión fundamentada en la ciencia sobre este método, vamos a empezar explicando la fisiología de los defectos de refracción que el método Bates o el método visión clara, prometen curar:
Miopía: la miopía es un defecto de refracción que se produce en ojos más largos de lo normal, por lo que la imagen al pasar por la córnea y el cristalino se proyecta antes de la retina, por lo que el paciente miope ve borroso sin gafas.
Hipermetropía: el ojo hipermétrope es más corto de lo normal, por lo que la imagen que ve el paciente se proyecta por detrás de la retina. Este es el motivo por el que el paciente hipermétrope ve borroso sin gafas.
Astigmatismo: el ojo astigmata tiene un eje de la córnea con distinta curvatura que el eje contrario, por lo que la córnea no es esférica, y la imagen que percibe el paciente está igualmente deformada si no usa gafas o lentes de contacto.
Presbicia: los pacientes al pasar de los 45 años pierden la capacidad de acomodación del cristalino, porque algunos tejidos intraoculares pierden la elasticidad, por lo que precisan gafas para ver de cerca, esto es la vista cansada.
El método Bates, ¿es fiable?
El paciente dispuesto a hacer el método Bates o el método visión clara debe hacerse estas preguntas antes de empezar, ¿piensas que este método puede acortar o alargar tu ojo? ¿Crees que este método puede regularizar la curvatura de tu córnea para hacerla más esférica? ¿podrá el método Bates o el método visión clara hacer que los tejidos intraoculares sean más elásticos para volver a ver de cerca sin gafas?
Para intentar contestar a estas preguntas con el mayor rigor científico posible vamos a aportar la información publicada en revistas de alto impacto científico y aportadas por estudios científicos que han sido revisados por pares, esto se considera en la actualidad las características suficientes para que un estudio científico publicado en la literatura médica cumpla los criterios mínimos para ser considerado por la ciencia médica.
Academia American de Oftalmología (AAO)
En 2004 la Academia American de Oftalmología (AAO), el organismo internacional de más prestigio en el mundo, realizó una revisión sistemática de varios estudios que concluyó que los ejercicios, masajes, técnicas de relajación de los músculos oculares o técnicas de entrenamiento visual no tenían ningún efecto objetivable sobre la visión de los pacientes que los realizaron, midiendo siempre la visión de los pacientes antes y después de los ejercicios con la escala de Snellen que es la más aceptada en todo el mundo Oftalmológico desde hace muchos años.
En 2005 el departamento de Oftalmología de la Universidad de Nueva Zelanda publicó un artículo con la revisión de 43 publicaciones científicas que trataban sobre los ejercicios oculares y sus efectos sobre la visión de los pacientes que los practicaban, llegando a la conclusión de que no había evidencia científica de que los ejercicios visuales tuviesen efecto alguno apoyado en las publicaciones científicas hasta esa fecha, por lo que el uso de esas terapias es controvertido.
Conclusión
Una vez aclarado que la evidencia científica concluye que el método Bates y el método visión clara no han aportado datos que apoyen su efecto sobre la visión hay que hacerse algunas preguntas:
¿Pueden ser peligrosos estos ejercicios? La respuesta rápida es no, haciendo una salvedad en el ejercicio que proponía Bates mirando al sol, que puede provocar retinopatía solar y el método Palming, que consiste en cubrir con las palmas de las manos los ojos, y si se realiza con más presión de la adecuada puede provocar un aumento de la presión intraocular. El resto de ejercicios no va a hacer daño a realizarlos, pero la evidencia científica nos dice que tampoco nos producirá ningún beneficio.
Como resumen a todo este artículo en el que hemos intentado aportar información necesaria para que los pacientes que sufren miopía, hipermetropía o astigmatismo puedan decidir por sí mismo si realizan o no estos ejercicios, podemos concluir que los métodos de mejora visual basados en ejercicios visuales no son efectivos según la evidencia científica actual, pero tampoco son dañinos, y pueden ser considerados una pseudoterapia que puede confundir a muchos pacientes creándoles falsas esperanzas de curación de los defectos de refracción.
Si desea más información sobre los ejercicios oculares, la miopía, hipermetropía o astigmatismo, y las posibilidades de corrección o compensación, consulte con su Oftalmólogo.
Hoy en el blog de VISIÓON Oftalmólogos os vamos a hablar de las famosas cartas de Ishihara que se utilizan en el diagnóstico del daltonismo desde que el doctor Shinobu Ishihara, profesor de la Universidad de Tokio, las publicase en 1917.
Mediante estas cartas se realiza un test visual que nos permitirá detectar si somos daltónicos. La prueba consiste en una serie de cartas de colores en las que veremos círculos de puntos de colores y tamaños aleatorios. En cada carta podemos ver un número visible para aquellos con visión normal e invisible o difícil de ver para otras personas que sufren alguna deficiencia visual.
Pero vayamos por partes, en primer lugar, el daltonismo es la incapacidad para ver algunos colores en la forma normal y se produce cuando tenemos algún problema con los pigmentos en las células nerviosas del ojo que perciben el color. Las células encargadas de identificar son las llamadas “conos” y se encuentran en la retina, la capa de tejido sensible a la luz que recubre la parte posterior de nuestro ojo.
Si falta algún pigmento tendremos dificultades para diferenciar entre el rojo y el verde, que es el tipo más común de daltonismo pero existen otras variantes cómo la dificultad para ver los colores azul y amarillo.
El caso más grave de daltonismo conocido es la acromatopsia, una rara afección en la cual una persona no puede ver ningún color, solamente sombras de gris. La mayoría de los casos de daltonismo se deben a un problema genético.
Test de daltonismo
Una vez realizado el test, si observáis cualquier anomalía es recomendable que acudáis a un oftalmólogo.
¿Qué número ves?
- Las personas con visión de color normal ven un 29.
- Las personas con ceguera al color rojo verde ven un 70.
- Las personas con daltonismo total no ven nada.
¿Qué número ves?
- Las personas con visión de color normal ven un 5.
- Las personas con ceguera al color rojo verde ven un 2.
- Las personas con daltonismo total no ven nada.
¿Qué número ves?
- Las personas con visión de color normal ven un 15.
- Las personas con ceguera al color rojo verde ven un 17.
- Las personas con daltonismo total no ven nada.
¿Qué número ves?
- Las personas con visión de color normal ven un 6.
- La mayoría de las personas con daltonismo no pueden ver este número claramente.
¿Qué número ves?
- Las personas con visión de color normal ven un 16.
- La mayoría de las personas con daltonismo no pueden ver este número claramente.
¿Qué número ves?
- Las personas con visión normal no deberían ver ningún número.
- Las personas daltónicas pueden ver el número 5.
¿Qué número ves?
- Las personas con visión normal deben ver un 26.
- Las personas que no perciben el color rojo verán un 6 y ligeramente el 2.
- Las personas que no perciben el color verde verde verán un 2 y ligeramente el 6.
¿Qué ves?
- Las personas con visión normal debes ser capaces de seguir a lo largo de las líneas de color púrpura y rojo.
- Las personas que no perciben el color rojo sólo serán capaces de seguir la línea lila y en ciertos casos la línea roja con dificultad.
- Las personas que no perciben el color verde sólo serán capaces de seguir la línea roja y en ciertos casos la línea lila con dificultad.
¿Qué ves?
- Las personas con visión normal de los colores deben ser capaces de trazar una línea ondulante.
- La mayoría de las personas con cualquier forma de el daltonismo no será capaz de trazar la línea correcta.
¿Qué ves?
- Cualquier persona puede seguir la línea de colores.
Sobre el Daltonismo
Por si no lo sabías, el daltonismo afecta al 8% de la población por lo que es normal que haya muchos más daltónicos famosos de los que crees. Y aunque no podamos hacernos la idea de como ve un daltónico sin recurrir a unas gafas especializadas, siempre podemos pensar que su visión les limita y no podrán desarrollar su carrera profesional. Pero nada más lejos de la realidad.
Algunos ejemplos de daltónicos famosos son Paul Newman, Keanu Reeves, Bill Clinton, Christopher Nolan, etc.
Hoy en el blog de VISIÓON Oftalmólogos os vamos a hablar de las famosas cartas de Ishihara que se utilizan en el diagnóstico del daltonismo desde que el doctor Shinobu Ishihara, profesor de la Universidad de Tokio, las publicase en 1917.
Mediante estas cartas se realiza un test visual que nos permitirá detectar si somos daltónicos. La prueba consiste en una serie de cartas de colores en las que veremos círculos de puntos de colores y tamaños aleatorios. En cada carta podemos ver un número visible para aquellos con visión normal e invisible o difícil de ver para otras personas que sufren alguna deficiencia visual.
Pero vayamos por partes, en primer lugar, el daltonismo es la incapacidad para ver algunos colores en la forma normal y se produce cuando tenemos algún problema con los pigmentos en las células nerviosas del ojo que perciben el color. Las células encargadas de identificar son las llamadas “conos” y se encuentran en la retina, la capa de tejido sensible a la luz que recubre la parte posterior de nuestro ojo.
Si falta algún pigmento tendremos dificultades para diferenciar entre el rojo y el verde, que es el tipo más común de daltonismo pero existen otras variantes cómo la dificultad para ver los colores azul y amarillo.
El caso más grave de daltonismo conocido es la acromatopsia, una rara afección en la cual una persona no puede ver ningún color, solamente sombras de gris. La mayoría de los casos de daltonismo se deben a un problema genético.
Test de daltonismo
Una vez realizado el test, si observáis cualquier anomalía es recomendable que acudáis a un oftalmólogo.
¿Qué número ves?
- Las personas con visión de color normal ven un 29.
- Las personas con ceguera al color rojo verde ven un 70.
- Las personas con daltonismo total no ven nada.
¿Qué número ves?
- Las personas con visión de color normal ven un 5.
- Las personas con ceguera al color rojo verde ven un 2.
- Las personas con daltonismo total no ven nada.
¿Qué número ves?
- Las personas con visión de color normal ven un 15.
- Las personas con ceguera al color rojo verde ven un 17.
- Las personas con daltonismo total no ven nada.
¿Qué número ves?
- Las personas con visión de color normal ven un 6.
- La mayoría de las personas con daltonismo no pueden ver este número claramente.
¿Qué número ves?
- Las personas con visión de color normal ven un 16.
- La mayoría de las personas con daltonismo no pueden ver este número claramente.
¿Qué número ves?
- Las personas con visión normal no deberían ver ningún número.
- Las personas daltónicas pueden ver el número 5.
¿Qué número ves?
- Las personas con visión normal deben ver un 26.
- Las personas que no perciben el color rojo verán un 6 y ligeramente el 2.
- Las personas que no perciben el color verde verde verán un 2 y ligeramente el 6.
¿Qué ves?
- Las personas con visión normal debes ser capaces de seguir a lo largo de las líneas de color púrpura y rojo.
- Las personas que no perciben el color rojo sólo serán capaces de seguir la línea lila y en ciertos casos la línea roja con dificultad.
- Las personas que no perciben el color verde sólo serán capaces de seguir la línea roja y en ciertos casos la línea lila con dificultad.
¿Qué ves?
- Las personas con visión normal de los colores deben ser capaces de trazar una línea ondulante.
- La mayoría de las personas con cualquier forma de el daltonismo no será capaz de trazar la línea correcta.
¿Qué ves?
- Cualquier persona puede seguir la línea de colores.
Sobre el Daltonismo
Por si no lo sabías, el daltonismo afecta al 8% de la población por lo que es normal que haya muchos más daltónicos famosos de los que crees. Y aunque no podamos hacernos la idea de como ve un daltónico sin recurrir a unas gafas especializadas, siempre podemos pensar que su visión les limita y no podrán desarrollar su carrera profesional. Pero nada más lejos de la realidad.
Algunos ejemplos de daltónicos famosos son Paul Newman, Keanu Reeves, Bill Clinton, Christopher Nolan, etc.
La Academia Americana de Oftalmología ha recomendado seguir una dieta mediterránea rica en vegetales, frutas y pescados para reducir el riesgo de desarrollar patologías oculares como la Degeneración Macular Asociada a la Edad (DMAE).
Recordemos que la DMAE es la causa más frecuente de disminución severa de la visión en el mundo occidental y afecta principalmente a personas mayores de 50 años. Esta enfermedad causa lesiones en la zona central de la retina llamada mácula. Y es la responsable de la pérdida de la visión precisa, necesaria para leer, conducir o ver la televisión.
Existen varios estudios europeos publicados en revistas científicas como Ophtalmology o Investigate Ophtalmology & Visual Science que demuestran que una dieta rica en vegetales y pescado, con menor contenido de lácteos y carne roja, puede reducir el riesgo de desarrollar DMAE o evitar que progrese.
La Academia Americana de Oftalmología recomienda seguir una alimentación que incluya principalmente:
- Legumbres y vegetales, especialmente los vegetales de hoja verde como el brócoli o las espinacas.
- Frutas
- Frutos secos, como las nueces, almendras o pistachos.
- Cereales, entendido como el consumo de granos integrales de trigo, avena, cebada o centeno.
- Pescados, como el salmón, el atún, la trucha o pescados azules en general.
- Aceite de oliva virgen extra (AOVE)
Los investigadores han encontrado tasas más bajas de DMAE entre las personas que habitualmente siguen este tipo de dieta y por otra parte, han confirmado que son más propensos a sufrir esta patología ocular los consumidores habituales de comida rápida, procesada, productos lácteos magros y carne. Se está estudiando en la relación existente entre la degeneración macular y la hipercolesterolemia o la obesidad.
De hecho, uno de los estudios recogidos por la Academia Americana de Oftalmología demuestra que consumir 150 gramos diarios de fruta reduce en un 15% el riesgo de desarrollar DMAE.
El primer gran Estudio de Enfermedades Oculares Relacionadas con la Edad ya nos adelantó que el consumo diario de vitamina C, D y E, betacaroteno, zinc y cobre desempeña un papel importante en la disminución del riesgo y la prevención del DMAE.
La evidencia científica nos confirma que una alimentación adecuada y un estilo de vida saludable pueden retrasar o incluso evitar el desarrollo de graves patologías oculares.
Los efectos adversos oculares de los fármacos representan un importante número de consultas oftalmológicas. El ojo es especialmente sensible a presentar trastornos asociados con diversos tratamientos. Afortunadamente, la mayoría de las reacciones oculares adversas remiten cuando se interrumpe el tratamiento, aunque en determinadas ocasiones el problema se puede volver crónico.
Si hablamos del ácido 13-cis-retinoico seguramente muy poca gente sabrá de qué se trata, tampoco si hablamos de la isotretinoína, un fármaco del grupo de los retinoides, derivados de la vitamina A.
Pero si hablamos del Roacután, Dercutane, Isdiben, Isoacné… o demás nombres comerciales, la cosa cambia. En la actualidad el Roacután, adopta múltiples nombres desde que la patente caducase.
Todos estos fármacos tienen en común el llevar el mismo principio activo, la isotretinoína. Debido a que se ha demostrado que es la mejor solución para los pacientes con acné severo.
Este fármaco disminuye la producción de las glándulas sebáceas, tiene efecto anti-bacteriano y anti-inflamatorio. Su salida al mercado en los años 80 del pasado siglo de la mano de un famoso laboratorio revolucionó los tratamientos dermatológicos al poder curar los casos de acné severos que no respondían a ninguna terapia convencional. Las tasas de éxito eran muy elevadas y había cierta seguridad en el que el acné no volvería a reproducirse de por vida en aquellos pacientes tratados.
Si os hablamos de este tratamiento dermatológico es porque algunas personas tratadas con este fármaco han sufrido varios e importantes efectos secundarios que irían desde molestias leves a problemas graves e incluso crónicos.
En nuestra clínica oftalmológica interesan especialmente los problemas relacionados con afecciones oculares y concretamente con el ojo seco.
El ojo seco es una disfunción lagrimal que afecta a la calidad visual, produce molestias que pueden llegar a ser invalidantes y puede ocasionar lesiones oftalmológicas graves e irreversibles en sus formas más graves.
Parece ser, según leemos en noticias publicadas en prensa, que en determinadas personas tratadas con este tratamiento antiacné uno de los efectos ha sido el síndrome del ojo seco incluso muchos años después del fin tratamiento y curado el problema del acné.
Estos medicamentos antiacné pueden llegar a causar esta afección incluso de forma severa y en determinados pacientes con mayor sensibilidad al fármaco, el ojo seco se puede convertir en una enfermedad crónica.
Existen varios estudios que han asociado a la isotretinoína con la aparición de hipertensión endocraneal, disfunción de la glándula de Meibomio, malestar asociado con el uso de lentes de contacto, ojo seco, blefaroconjuntivitis y cambios agudos y transitorios en la refracción.
Una revisión de los efectos adversos de este fármaco realizada en 2012 llegó a la conclusión de que los problemas oculares pueden presentarse en hasta un 3,4% de las personas tratadas. Los cuadros leves de visión borrosa, ojo seco y queratoconjuntivitis son las manifestaciones más comunes.
La mayoría de los efectos adversos oculares en pacientes son leves e incluso no interfieren con la finalización del ciclo terapéutico pero se han descrito alteraciones oftalmológicas potencialmente graves.
El tratamiento con isotretinoína es según la opinión de la mayoría de los dermatólogos el tratamiento más eficaz y seguro con una mejoría duradera contra el acné.
Desde el punto de vista de los oftalmólogos se debería de proporcionar a los pacientes una información completa y realizar un seguimiento clínico oftalmológico adecuado para facilitar la detección precoz de cualquier problema ocular derivado del tratamiento y evitar complicaciones a largo plazo.
Al igual que cualquier tratamiento médico, los tratamientos oftalmológicos deben ser realizados correctamente, ya que parte del éxito del tratamiento ocular necesita usar el colirio correctamente.
El tratamiento oftalmológico puede ser realizado en forma de tratamiento oral, colirio o pomada oftalmológica.
El tratamiento oral debe ser realizado como fue pautado por el oftalmólogo, con el estómago lleno y acompañado de un protector gástrico si es necesario.
¿Sabes usar el colirio correctamente?
El tratamiento en gotas o colirios tiene algunas particularidades:
- Debe manipularse el colirio e instilar las gotas con las manos recién limpias, y no debe tocarse ni el ojo ni la punta del colirio de forma directa, ya que podrían contaminarse. Debe asimismo evitarse el contacto entre el la punta del colirio y el ojo, ya que podemos producir traumatismo así como contaminaciones indeseables.
- Debe aplicarse al ojo una gota por instilación, pero no importa que pongamos varias, en el ojo solo cabe una gota, el exceso se eliminará con la lágrima, si hay duda mejor poner dos que no instilar ninguna.
- Para instilar la gota es necesario subir un poco la barbilla, tirar un poco del párpado inferior hacia abajo e instilar la gota.
- Tras una cirugía oftalmológica como la cirugía de cataratas o la cirugía láser de la miopía hay que ser aún más cuidadosos, sobre todo con la higiene.
- Si coinciden en la pauta dos colirios a la vez debemos esperar 10 minutos para evitar el efecto lavado entre ambos colirios. Si asimismo coinciden una pomada y un colirio, espaciaremos 10 minutos, y usaremos antes siempre el colirio y después la pomada.
- Si bien por el sabor o por algún efecto sistémico adverso queremos evitar el paso del colirio al conducto lagrimal y por él a la nariz y boca, debemos mantener presionado tras instilar el colirio la zona entre el borde inferior del párpado y la nariz 5 minutos.
- Vigile asimismo la caducidad de los colirios, manténganlos en la nevera si así lo especifica el prospecto y no lo utilice tras 1 mes abierto. Es muy importante no compartir colirios entre personas, así evitaremos contagios de patologías oftalmológicas contagiosas.
- Tenga precaución en el uso de colirios en pacientes que utilizan lentes de contacto, pueden impregnarse del principio activo alterando la posología e inutilizando las lentes de contacto, intente quitarse las lentillas antes de instilar el colirio salvo que el prospecto permita el uso del colirio con lentes de contacto puestas.
- No se asuste si el colirio escuece al ser instilado, algunos colirios tienen un pH distinto al de la lágrima y producen escozor al utilizarse, si el escozor persiste mucho tiempo consulte a su oftalmólogo. Algunos colirios tienen un sabor amargo, no se asuste, utilice el sistema que explicamos anteriormente en este mismo post para solventar este problema. De igual modo es normal que la visión se torne algo borrosa tras algunas gotas, este efecto dura unos 2 o 3 minutos y no debe preocuparse, la visión volverá a ser normal en seguida, si no es así consulte a su oftalmólogo.